

 - die männliche Sterilisationsoperation
- die männliche Sterilisationsoperation



 Wann sollen die Kontrollspermaproben abgegeben werden?
Nach ca. 4-6 Wochen oder ca 20 Samenergüssen können Sie die erste Probe bei Ihrem
Urologen abgeben. Nach weiteren 4 Wochen kann dann die zweite Probe erfolgen. In
allen durchgeführten Untersuchungen dürfen keine Spermien mehr vorhanden sein,
sonst sind weitere zwei Proben erforderlich. Denn erst wenn mindestens zwei
Spermaproben negativ sind, dürfen Sie ungeschützten Geschlechtsverkehr ausüben.
Warum zwei? Nun, es gibt keinen wirklichen Standart, aber international ist dies die
gängigste Vorgehensweise.
Wie sollte das Sperma abgegeben werden?
Am besten ist es frisch abgegebenes Sperma zu untersuchen. Nach ca 30 Minuten
gehen lebende Spermien zu Grunde. Ein Unterscheidung lebende zu toten Spermien ist
dann nicht mehr möglich. Warum die Unterscheidung lebende zu toten Spermien
wichtig ist wird weiter unten beschrieben.
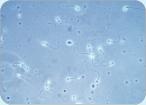
Wie erfolgt die Spermaprobenuntersuchung?
Das abgegebene Sperma wird zunächst mit 2000 U/min für ca. 10 Minuten zentrifugiert.
Der Bodensatz des Zentrifugenglas wird dann unter dem Mikroskop betrachtet und auf
mögliche Spermien untersucht. Aber nicht alle führen eine Zentrifugation durch, die
aber für die Aussage hinsichtlich einer tatsächlichen Azoospermie (keine Spermien
mehr im Samenerguss) sinnvoll ist.
Ergebnisse
Normalerweise:
Wird das erste Spermiogramm nicht zu früh durchgeführt, weist dieses in den
meisten Fällen bereits keine Spermien auf. Ist die zweite Kontrolle ebenfalls
negativ, spricht nun nichts mehr gegen ungeschützten Geschlechtsverkehr.
Lebendige Spermien:
finden sich lebendige Spermien in den Spermaproben, ist dies ein sehr
schlechtes Zeichen und spricht für eine bestehende oder bei späteren
Spermkontrollen für eine neu aufgetretene Durchgängigkeit der Samenwege.
Eine erneute Operation wäre unabdingbar. Hier spricht man tatsächlich vom
Versagen der Therapie.
Tote Spermien / nicht bewegliche Spermien (”rare nonmotile sperm” = RNMS):
finden sich im ersten Spermiogramm tote Spermien, so sind dies meist Spermien
aus dem bauchseitigen Samenleiteranteilen, den Samenbläschen oder der
Prostata. In der Literatur liegen die Zahlen sterilisierter Männer mit nicht
beweglichen Spermien in der ersten Spermaprobe bei bis zu 40%. Die Anzahl
sollte im weiteren Verlauf abnehmen und im Idealfall auf Null abfallen. In der
Studie von A.Chawla wurde gezeigt, dass 40% der vasektomierten Männer noch
unbewegliche Spermien in der ersten Kontrolle hatten, 75% dieser Patienten
nach 6-12 Monaten keine Spermien im Ejakulat aufwiesen und 24% noch
weiterhin unbewegliche Spermien aufwiesen. Ähnliche Ergebnisse zeigt eine
holländische Studie, die bei 33% der sterilisierten Männern 12 Wochen nach der
Operation noch unbewegliche Spermien vorhanden waren. Von diesen zeigten
96% im Durchschnitt nach 6 Monaten keine Spermien mehr in den Proben.
Was bedeuten aber nicht bewegliche Spermien für die Fruchtbarkeit?
Nicht bewegliche Spermien haben für die Fruchtbarkeit fast keine Bedeutung
mehr, sodass laut Aussage einiger Autoren von einer Unfruchtbarkeit
ausgegangen werden kann, solange keine beweglichen Spermien in den Proben
zu finden sind. Einige Untersucher meinen, dass in einer Konzentration unter
10000/ml unbewegliche Spermien in zwei Proben in Abständen von 7 Monaten
als erfolgreiche Therapie der Operation gewertet werden kann. Das
angenommene Risiko einer ungewollten Schwangerschaft soll laut Studienlage
so hoch sein, wie das einer spontanen, späteren Rekanalisation, also spontanen
Wiederfruchtbarwerdung. Dieses wird bekanntermaßen mit 1:2000 angegeben.
Sicherlich sollten in solchen Fällen weitere Spermakontrollen im Verlauf
durchgeführt werden.
Genaue Empfehlungen gibt es nicht, -auch nicht für die vasektomierten Männer
mit zeitgerechten und regelrechten negativen Proben. Manche Empfehlungen
sehen eine jährliche Kontrolle vor, wie man ja auch sein Auto zum TÜV bringt.
Ein derartiges Vorgehen ist sicherlich vom Sicherheitsbedürfnis des Einzelnen
abhängig.
Die Spermaproben nach OP
wann...
wie oft...
wie wird untersucht...
-und was gilt es zu beachten
Wann sollen die Kontrollspermaproben abgegeben werden?
Nach ca. 4-6 Wochen oder ca 20 Samenergüssen können Sie die erste Probe bei Ihrem
Urologen abgeben. Nach weiteren 4 Wochen kann dann die zweite Probe erfolgen. In
allen durchgeführten Untersuchungen dürfen keine Spermien mehr vorhanden sein,
sonst sind weitere zwei Proben erforderlich. Denn erst wenn mindestens zwei
Spermaproben negativ sind, dürfen Sie ungeschützten Geschlechtsverkehr ausüben.
Warum zwei? Nun, es gibt keinen wirklichen Standart, aber international ist dies die
gängigste Vorgehensweise.
Wie sollte das Sperma abgegeben werden?
Am besten ist es frisch abgegebenes Sperma zu untersuchen. Nach ca 30 Minuten
gehen lebende Spermien zu Grunde. Ein Unterscheidung lebende zu toten Spermien ist
dann nicht mehr möglich. Warum die Unterscheidung lebende zu toten Spermien
wichtig ist wird weiter unten beschrieben.
Wie erfolgt die Spermaprobenuntersuchung?
Das abgegebene Sperma wird zunächst mit 2000 U/min für ca. 10 Minuten zentrifugiert.
Der Bodensatz des Zentrifugenglas wird dann unter dem Mikroskop betrachtet und auf
mögliche Spermien untersucht. Aber nicht alle führen eine Zentrifugation durch, die
aber für die Aussage hinsichtlich einer tatsächlichen Azoospermie (keine Spermien
mehr im Samenerguss) sinnvoll ist.
Ergebnisse
Normalerweise:
Wird das erste Spermiogramm nicht zu früh durchgeführt, weist dieses in den
meisten Fällen bereits keine Spermien auf. Ist die zweite Kontrolle ebenfalls
negativ, spricht nun nichts mehr gegen ungeschützten Geschlechtsverkehr.
Lebendige Spermien:
finden sich lebendige Spermien in den Spermaproben, ist dies ein sehr
schlechtes Zeichen und spricht für eine bestehende oder bei späteren
Spermkontrollen für eine neu aufgetretene Durchgängigkeit der Samenwege.
Eine erneute Operation wäre unabdingbar. Hier spricht man tatsächlich vom
Versagen der Therapie.
Tote Spermien / nicht bewegliche Spermien (”rare nonmotile sperm” = RNMS):
finden sich im ersten Spermiogramm tote Spermien, so sind dies meist Spermien
aus dem bauchseitigen Samenleiteranteilen, den Samenbläschen oder der
Prostata. In der Literatur liegen die Zahlen sterilisierter Männer mit nicht
beweglichen Spermien in der ersten Spermaprobe bei bis zu 40%. Die Anzahl
sollte im weiteren Verlauf abnehmen und im Idealfall auf Null abfallen. In der
Studie von A.Chawla wurde gezeigt, dass 40% der vasektomierten Männer noch
unbewegliche Spermien in der ersten Kontrolle hatten, 75% dieser Patienten
nach 6-12 Monaten keine Spermien im Ejakulat aufwiesen und 24% noch
weiterhin unbewegliche Spermien aufwiesen. Ähnliche Ergebnisse zeigt eine
holländische Studie, die bei 33% der sterilisierten Männern 12 Wochen nach der
Operation noch unbewegliche Spermien vorhanden waren. Von diesen zeigten
96% im Durchschnitt nach 6 Monaten keine Spermien mehr in den Proben.
Was bedeuten aber nicht bewegliche Spermien für die Fruchtbarkeit?
Nicht bewegliche Spermien haben für die Fruchtbarkeit fast keine Bedeutung
mehr, sodass laut Aussage einiger Autoren von einer Unfruchtbarkeit
ausgegangen werden kann, solange keine beweglichen Spermien in den Proben
zu finden sind. Einige Untersucher meinen, dass in einer Konzentration unter
10000/ml unbewegliche Spermien in zwei Proben in Abständen von 7 Monaten
als erfolgreiche Therapie der Operation gewertet werden kann. Das
angenommene Risiko einer ungewollten Schwangerschaft soll laut Studienlage
so hoch sein, wie das einer spontanen, späteren Rekanalisation, also spontanen
Wiederfruchtbarwerdung. Dieses wird bekanntermaßen mit 1:2000 angegeben.
Sicherlich sollten in solchen Fällen weitere Spermakontrollen im Verlauf
durchgeführt werden.
Genaue Empfehlungen gibt es nicht, -auch nicht für die vasektomierten Männer
mit zeitgerechten und regelrechten negativen Proben. Manche Empfehlungen
sehen eine jährliche Kontrolle vor, wie man ja auch sein Auto zum TÜV bringt.
Ein derartiges Vorgehen ist sicherlich vom Sicherheitsbedürfnis des Einzelnen
abhängig.
Die Spermaproben nach OP
wann...
wie oft...
wie wird untersucht...
-und was gilt es zu beachten
 © Dirk Reitzel 2014
© Dirk Reitzel 2014























 - die männliche Sterilisationsoperation
- die männliche Sterilisationsoperation



 Wann sollen die Kontrollspermaproben abgegeben werden?
Nach ca. 4-6 Wochen oder ca 20 Samenergüssen können Sie die erste Probe bei Ihrem
Urologen abgeben. Nach weiteren 4 Wochen kann dann die zweite Probe erfolgen. In
allen durchgeführten Untersuchungen dürfen keine Spermien mehr vorhanden sein,
sonst sind weitere zwei Proben erforderlich. Denn erst wenn mindestens zwei
Spermaproben negativ sind, dürfen Sie ungeschützten Geschlechtsverkehr ausüben.
Warum zwei? Nun, es gibt keinen wirklichen Standart, aber international ist dies die
gängigste Vorgehensweise.
Wie sollte das Sperma abgegeben werden?
Am besten ist es frisch abgegebenes Sperma zu untersuchen. Nach ca 30 Minuten
gehen lebende Spermien zu Grunde. Ein Unterscheidung lebende zu toten Spermien ist
dann nicht mehr möglich. Warum die Unterscheidung lebende zu toten Spermien
wichtig ist wird weiter unten beschrieben.
Wie erfolgt die Spermaprobenuntersuchung?
Das abgegebene Sperma wird zunächst mit 2000 U/min für ca. 10 Minuten zentrifugiert.
Der Bodensatz des Zentrifugenglas wird dann unter dem Mikroskop betrachtet und auf
mögliche Spermien untersucht. Aber nicht alle führen eine Zentrifugation durch, die
aber für die Aussage hinsichtlich einer tatsächlichen Azoospermie (keine Spermien
mehr im Samenerguss) sinnvoll ist.
Ergebnisse
Normalerweise:
Wird das erste Spermiogramm nicht zu früh durchgeführt, weist dieses in den
meisten Fällen bereits keine Spermien auf. Ist die zweite Kontrolle ebenfalls
negativ, spricht nun nichts mehr gegen ungeschützten Geschlechtsverkehr.
Lebendige Spermien:
finden sich lebendige Spermien in den Spermaproben, ist dies ein sehr
schlechtes Zeichen und spricht für eine bestehende oder bei späteren
Spermkontrollen für eine neu aufgetretene Durchgängigkeit der Samenwege.
Eine erneute Operation wäre unabdingbar. Hier spricht man tatsächlich vom
Versagen der Therapie.
Tote Spermien / nicht bewegliche Spermien (”rare nonmotile sperm” = RNMS):
finden sich im ersten Spermiogramm tote Spermien, so sind dies meist Spermien
aus dem bauchseitigen Samenleiteranteilen, den Samenbläschen oder der
Prostata. In der Literatur liegen die Zahlen sterilisierter Männer mit nicht
beweglichen Spermien in der ersten Spermaprobe bei bis zu 40%. Die Anzahl
sollte im weiteren Verlauf abnehmen und im Idealfall auf Null abfallen. In der
Studie von A.Chawla wurde gezeigt, dass 40% der vasektomierten Männer noch
unbewegliche Spermien in der ersten Kontrolle hatten, 75% dieser Patienten
nach 6-12 Monaten keine Spermien im Ejakulat aufwiesen und 24% noch
weiterhin unbewegliche Spermien aufwiesen. Ähnliche Ergebnisse zeigt eine
holländische Studie, die bei 33% der sterilisierten Männern 12 Wochen nach der
Operation noch unbewegliche Spermien vorhanden waren. Von diesen zeigten
96% im Durchschnitt nach 6 Monaten keine Spermien mehr in den Proben.
Was bedeuten aber nicht bewegliche Spermien für die Fruchtbarkeit?
Nicht bewegliche Spermien haben für die Fruchtbarkeit fast keine Bedeutung
mehr, sodass laut Aussage einiger Autoren von einer Unfruchtbarkeit
ausgegangen werden kann, solange keine beweglichen Spermien in den Proben
zu finden sind. Einige Untersucher meinen, dass in einer Konzentration unter
10000/ml unbewegliche Spermien in zwei Proben in Abständen von 7 Monaten
als erfolgreiche Therapie der Operation gewertet werden kann. Das
angenommene Risiko einer ungewollten Schwangerschaft soll laut Studienlage
so hoch sein, wie das einer spontanen, späteren Rekanalisation, also spontanen
Wiederfruchtbarwerdung. Dieses wird bekanntermaßen mit 1:2000 angegeben.
Sicherlich sollten in solchen Fällen weitere Spermakontrollen im Verlauf
durchgeführt werden.
Genaue Empfehlungen gibt es nicht, -auch nicht für die vasektomierten Männer
mit zeitgerechten und regelrechten negativen Proben. Manche Empfehlungen
sehen eine jährliche Kontrolle vor, wie man ja auch sein Auto zum TÜV bringt.
Ein derartiges Vorgehen ist sicherlich vom Sicherheitsbedürfnis des Einzelnen
abhängig.
Die Spermaproben nach OP
wann...
wie oft...
wie wird untersucht...
-und was gilt es zu beachten
Wann sollen die Kontrollspermaproben abgegeben werden?
Nach ca. 4-6 Wochen oder ca 20 Samenergüssen können Sie die erste Probe bei Ihrem
Urologen abgeben. Nach weiteren 4 Wochen kann dann die zweite Probe erfolgen. In
allen durchgeführten Untersuchungen dürfen keine Spermien mehr vorhanden sein,
sonst sind weitere zwei Proben erforderlich. Denn erst wenn mindestens zwei
Spermaproben negativ sind, dürfen Sie ungeschützten Geschlechtsverkehr ausüben.
Warum zwei? Nun, es gibt keinen wirklichen Standart, aber international ist dies die
gängigste Vorgehensweise.
Wie sollte das Sperma abgegeben werden?
Am besten ist es frisch abgegebenes Sperma zu untersuchen. Nach ca 30 Minuten
gehen lebende Spermien zu Grunde. Ein Unterscheidung lebende zu toten Spermien ist
dann nicht mehr möglich. Warum die Unterscheidung lebende zu toten Spermien
wichtig ist wird weiter unten beschrieben.
Wie erfolgt die Spermaprobenuntersuchung?
Das abgegebene Sperma wird zunächst mit 2000 U/min für ca. 10 Minuten zentrifugiert.
Der Bodensatz des Zentrifugenglas wird dann unter dem Mikroskop betrachtet und auf
mögliche Spermien untersucht. Aber nicht alle führen eine Zentrifugation durch, die
aber für die Aussage hinsichtlich einer tatsächlichen Azoospermie (keine Spermien
mehr im Samenerguss) sinnvoll ist.
Ergebnisse
Normalerweise:
Wird das erste Spermiogramm nicht zu früh durchgeführt, weist dieses in den
meisten Fällen bereits keine Spermien auf. Ist die zweite Kontrolle ebenfalls
negativ, spricht nun nichts mehr gegen ungeschützten Geschlechtsverkehr.
Lebendige Spermien:
finden sich lebendige Spermien in den Spermaproben, ist dies ein sehr
schlechtes Zeichen und spricht für eine bestehende oder bei späteren
Spermkontrollen für eine neu aufgetretene Durchgängigkeit der Samenwege.
Eine erneute Operation wäre unabdingbar. Hier spricht man tatsächlich vom
Versagen der Therapie.
Tote Spermien / nicht bewegliche Spermien (”rare nonmotile sperm” = RNMS):
finden sich im ersten Spermiogramm tote Spermien, so sind dies meist Spermien
aus dem bauchseitigen Samenleiteranteilen, den Samenbläschen oder der
Prostata. In der Literatur liegen die Zahlen sterilisierter Männer mit nicht
beweglichen Spermien in der ersten Spermaprobe bei bis zu 40%. Die Anzahl
sollte im weiteren Verlauf abnehmen und im Idealfall auf Null abfallen. In der
Studie von A.Chawla wurde gezeigt, dass 40% der vasektomierten Männer noch
unbewegliche Spermien in der ersten Kontrolle hatten, 75% dieser Patienten
nach 6-12 Monaten keine Spermien im Ejakulat aufwiesen und 24% noch
weiterhin unbewegliche Spermien aufwiesen. Ähnliche Ergebnisse zeigt eine
holländische Studie, die bei 33% der sterilisierten Männern 12 Wochen nach der
Operation noch unbewegliche Spermien vorhanden waren. Von diesen zeigten
96% im Durchschnitt nach 6 Monaten keine Spermien mehr in den Proben.
Was bedeuten aber nicht bewegliche Spermien für die Fruchtbarkeit?
Nicht bewegliche Spermien haben für die Fruchtbarkeit fast keine Bedeutung
mehr, sodass laut Aussage einiger Autoren von einer Unfruchtbarkeit
ausgegangen werden kann, solange keine beweglichen Spermien in den Proben
zu finden sind. Einige Untersucher meinen, dass in einer Konzentration unter
10000/ml unbewegliche Spermien in zwei Proben in Abständen von 7 Monaten
als erfolgreiche Therapie der Operation gewertet werden kann. Das
angenommene Risiko einer ungewollten Schwangerschaft soll laut Studienlage
so hoch sein, wie das einer spontanen, späteren Rekanalisation, also spontanen
Wiederfruchtbarwerdung. Dieses wird bekanntermaßen mit 1:2000 angegeben.
Sicherlich sollten in solchen Fällen weitere Spermakontrollen im Verlauf
durchgeführt werden.
Genaue Empfehlungen gibt es nicht, -auch nicht für die vasektomierten Männer
mit zeitgerechten und regelrechten negativen Proben. Manche Empfehlungen
sehen eine jährliche Kontrolle vor, wie man ja auch sein Auto zum TÜV bringt.
Ein derartiges Vorgehen ist sicherlich vom Sicherheitsbedürfnis des Einzelnen
abhängig.
Die Spermaproben nach OP
wann...
wie oft...
wie wird untersucht...
-und was gilt es zu beachten
 © Dirk Reitzel 2014
© Dirk Reitzel 2014




































